Το τελευταίο διάστημα οι σκληροί δείκτες της πανδημίας παραμένουν σε υψηλά επίπεδα, με αποτέλεσμα καθημερινά να καταγράφονται περισσότεροι από 100 θάνατοι ασθενών εξαιτίας του κορωνοϊού. Σε διάστημα 15 ημερών οι θάνατοι έχουν συνολικά ξεπεράσει τους 1.000.
Αυτή η επιδημική έξαρση της Covid-19 προκαλεί ιδιαίτερη ανησυχία στις υγειονομικές αρχές, ενώ αποτελεί ανασταλτικό παράγοντα για την άρση των μέτρων. Άραγε, τι φταίει και η «μαύρη» λίστα των νεκρών παραμένει σταθερή, από τη στιγμή κιόλας που η μετάλλαξη Όμικρον στις περισσότερες περιπτώσεις δεν οδηγεί σε νοσηλείες;
Από την έναρξη της πανδημίας έως και χθες είχαν καταγραφεί περισσότεροι από 22.000 θάνατοι στην Ελλάδα εξαιτίας της Covid-19, ενώ είναι χαρακτηριστικό ότι και στο θέμα των διασωληνωμένων ασθενών παρατηρείται μια αργή υποχώρηση.
Συγχρόνως, η σύγκριση με άλλες χώρες δημιουργεί πολλά ερωτηματικά. Ειδικότερα, την περασμένη εβδομάδα σε πολλές ευρωπαϊκές χώρες ο αριθμός των νεκρών παρέμεινε σε χαμηλά επίπεδα ενώ είχαν υψηλό αριθμό διαγνώσεων. Για παράδειγμα, στην Αυστρία, μια χώρα με πληθυσμό ανάλογο με της Ελλάδας, τα κρούσματα άγγιζαν τις 17.000 ενώ οι νεκροί ήταν 20. Την ίδια στιγμή, στην Πορτογαλία τα κρούσματα ήταν διπλάσια από τα δικά μας ενώ οι νεκροί ήταν 40, στην Τσεχία 23 και στο Βέλγιο 15.
Πράγματι, από την αρχή της πανδημίας ο Παγκόσμιος Οργανισμός Υγείας προειδοποιούσε ότι η χώρα μας θα ήταν η πρώτη στην Ευρώπη που θα αντιμετωπίσει σοβαρό πρόβλημα μικροβιακής αντοχής. Μάλιστα, αυτό οφείλεται στο ότι η Ελλάδα εμφανίζεται να έχει σχεδόν διπλάσια χρήση αντιβιοτικών σε σύγκριση με τον μέσο όρο που ισχύει στην Ε.Ε. Αυτός ήταν και ο λόγος που πλέον τα αντιβιοτικά χορηγούνται μόνο με ιατρική συνταγή.
Προφανώς πρόκειται για ένα πολυπαραγοντικό θέμα, όπως τονίζουν πολλοί ειδικοί. Ποιοι είναι, όμως, οι λόγοι που στην Ελλάδα έχουμε τόσο πολλούς περισσότερους θανάτους από ό,τι οι περισσότερες δυτικοευρωπαϊκές χώρες; Μήπως, οφείλεται στην εργασιακή εξουθένωση του προσωπικού των νοσοκομείων; Ίσως στο γεγονός ότι ήταν απροετοίμαστο το σύστημα υγείας για τόσο μεγάλο φόρτο ασθενών; Ή στο ότι πολλοί ασθενείς αργούν να ζητήσουν νοσοκομειακή βοήθεια

Ο ομότιμος καθηγητής Παιδιατρικής και Ενδοκρινολογίας στο ΕΚΠΑ, μέλος της Εθνικής Επιτροπής Εμβολιασμών, Γιώργος Χρούσος υποστηρίζει ότι βρισκόμαστε «κοντά στον μέσο όρο», αλλά προσθέτει: «Σε γενικό επίπεδο, οι Έλληνες φοβούνται τη διασωλήνωση και αρκετές φορές καθυστερούν να πάνε στο νοσοκομείο. Επιπρόσθετα, οι μονάδες εντατικής θεραπείας ποικίλουν στην απόδοσή τους, από εξαιρετικές έως χαμηλής απόδοσης. Παράλληλα, δεν πρέπει να ξεχνάμε ότι έχουμε πολλά ανθεκτικά στα αντιβιοτικά μικρόβια στα νοσοκομεία. Κι ο περιορισμός της συνταγογράφησης αντιβιοτικών στη χώρα μας είναι πρόσφατος. Και οι τρεις παράγοντες, ωστόσο, είναι βελτιώσιμοι».
Στο ερώτημα γιατί έχουμε τόσους πολλούς θανάτους από Covid-19, ο καθηγητής Φαρμακολογίας, Φαρμακογονιδιωματικής και Ιατρικής Ακριβείας στο Ιατρικό Τμήμα του Δημοκρίτειου Πανεπιστήμιου Θράκης και πρόεδρος της Ευρωπαϊκής Εταιρείας Φαρμακογονιδιωματικής και Εξατομικευμένης Ιατρικής Ευάγγελος Μανωλόπουλος απαντά: «Είναι αναμφισβήτητο γεγονός ότι η χώρα μας έχει δυσανάλογα πολλούς θανάτους από Covid-19 συγκριτικά με άλλες παρόμοιες χώρες. Ενδεικτικά να σας αναφέρω ότι την Παρασκευή 21/1 η χώρα μας είχε 20.500 κρούσματα, 679 άτομα νοσηλεύονταν σε ΜΕΘ και είχαμε 110 θανάτους.
Ευρωπαϊκές χώρες με παρόμοιο πληθυσμό όπως εμείς, θα σας αναφέρω ενδεικτικά Βέλγιο, Ολλανδία, Τσεχία, Δανία, Αυστρία, είχαν όλες την Παρασκευή 21/1 περισσότερα νέα κρούσματα από εμάς (από 25.000 η Αυστρία έως 67.000 το Βέλγιο) αλλά κατέγραψαν πολύ λιγότερους νοσηλευόμενους σε ΜΕΘ (από 44 στη Δανία σε 388 στο Βέλγιο) και θανάτους (από 5 στην Αυστρία έως 33 στο Βέλγιο)».

Ποια είναι τα αίτια γι’ αυτήν την κατάσταση; Ο κ. Μανωλόπουλος υποστηρίζει: «Είναι δύσκολο να καθοριστούν με ακρίβεια. Ωστόσο, επιγραμματικά μπορώ να σας αναλύσω κάποιους από τους λόγους που θεωρώ ότι συμβάλλουν, λιγότερο ή περισσότερο, στην απογοητευτική αυτή εικόνα. Καταρχάς, στις μεγάλες ηλικίες, που διατρέχουν και τον μεγαλύτερο κίνδυνο να νοσήσουν σοβαρά, εξακολουθούμε να έχουμε έναν σημαντικό αριθμό ανεμβολίαστων ή πλημμελώς εμβολιασμένων ατόμων. Οι άνθρωποι αυτοί τροφοδοτούν κατά κύριο λόγο τη θλιβερή στατιστική του θανάτου. Επίσης, οι ασθενείς συχνά πηγαίνουν πολύ αργά στα νοσοκομεία, καθώς θεωρούν ότι θα καταπολεμήσουν μόνοι τους τον ιό ή δεν πιστεύουν καν ότι υπάρχει ιός ή ότι είναι επικίνδυνος.
Έτσι, ο ιός αφήνεται να επεκτείνει τη δράση του σε τέτοιο βαθμό που να καθίσταται δύσκολη η αντιστροφή της κατάστασης. Πολλά λάθη γίνονται στην πρώιμη φάση της λοίμωξης στην πρωτοβάθμια φροντίδα, από γιατρούς οι οποίοι χορηγούν χωρίς πολλή σκέψη αντιβιοτικά και κορτιζόνη στους ασθενείς. Όμως, τα μεν αντιβιοτικά αυξάνουν την πιθανότητα δημιουργίας ανθεκτικών στελεχών των μικροβίων στο άτομο που τα λαμβάνει, η δε κορτιζόνη ή αλλά κορτιζονούχα αδυνατίζουν την ανοσιακή απόκριση του οργανισμού ακριβώς όταν τη χρειάζεται περισσότερο για να πολεμήσει τον κορωνοϊό που προσπαθεί να διεισδύσει για τα καλά στον οργανισμό.
Φυσικά, η τεράστια και αλόγιστη χρήση αντιβιοτικών διαχρονικά στη χώρα μας έχει συμβάλει στο να υπάρχουν συχνά πολυανθεκτικά στελέχη μικροβίων στα νοσοκομεία και ιδιαίτερα στις ΜΕΘ. Αρκετοί από τους νοσηλευόμενους στις ΜΕΘ καταλήγουν από ενδονοσοκομειακές λοιμώξεις από τέτοια πολυανθεκτικά στελέχη μικροβίων».
Πράγματι, από την αρχή της πανδημίας ο Παγκόσμιος Οργανισμός Υγείας προειδοποιούσε ότι η χώρα μας θα ήταν η πρώτη στην Ευρώπη που θα αντιμετωπίσει σοβαρό πρόβλημα μικροβιακής αντοχής. Μάλιστα, αυτό οφείλεται στο ότι η Ελλάδα εμφανίζεται να έχει σχεδόν διπλάσια χρήση αντιβιοτικών σε σύγκριση με τον μέσο όρο που ισχύει στην Ε.Ε. Αυτός ήταν και ο λόγος που πλέον τα αντιβιοτικά χορηγούνται μόνο με ιατρική συνταγή.
Πάντως, αν ανατρέξουμε και στα ιστορικά δεδομένα της πανδημίας της ισπανικής γρίπης του 1918, θα δούμε ότι ένα μεγάλο ποσοστό ασθενών δεν πέθανε από τη γρίπη, αλλά από τη δευτερογενή βακτηριακή πνευμονία, η οποία εξαπλώθηκε ραγδαία στα νοσοκομεία ανάμεσα σε υποσιτισμένους και ανοσοκατεσταλμένους ασθενείς.
Ο κ. Μανωλόπουλος συμπληρώνει: «Ταυτόχρονα, η χώρα μας θα μπορούσε να έχει προμηθευτεί τα μονοκλωνικά αντισώματα αρκετούς μήνες νωρίτερα και να τα έχει χρησιμοποιήσει σε περισσότερους ασθενείς, όπως έκαναν και αρκετές άλλες δυτικοευρωπαϊκές χώρες αλλά και οι ΗΠΑ. Μερικές εκατοντάδες ζωές θα μπορούσαν να έχουν σωθεί με αυτό τον τρόπο. Κανείς, επίσης, δεν μπορεί να αμφισβητήσει ότι υπάρχει ανισότητα μεταξύ των νοσοκομείων. Κάποια είναι πολύ καλά και ικανοποιητικά εφοδιασμένα με έμπειρα στελέχη και εξοπλισμό για να διαχειριστούν τα δύσκολα περιστατικά της πανδημίας. Άλλα, ιδιαίτερα τα περισσότερα της επαρχίας, δυστυχώς λειτουργούν χρονίως υπό πολύ λιγότερο ιδανικές συνθήκες.
Τέλος, μια παράμετρος που δεν πρέπει να υποτιμούμε είναι η κούραση του ιατρικού και νοσηλευτικού προσωπικού που διαχειρίζεται την πανδημία. Οι άνθρωποι αυτοί λειτουργούν εδώ και σχεδόν 2 χρόνια στο κόκκινο, με πολλές εφημερίες, ελάχιστες άδειες και συνεχή ροή βαρέως πασχόντων ασθενών».
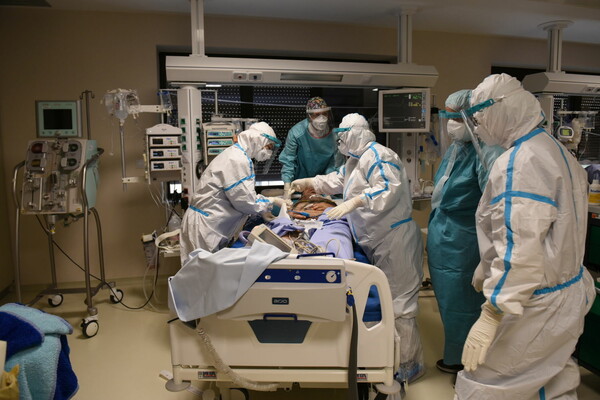
Να θυμίσουμε ότι την τεράστια υγειονομική ανισότητα μεταξύ Αττικής και υπόλοιπης Ελλάδας αναδείκνυε και η μελέτη του καθηγητή Παθολογίας Λοιμώξεων Σωτήρη Τσιόδρα και του αναπληρωτή καθηγητή Επιδημιολογίας Θεόδωρου Λύτρα.
Συγκεκριμένα, οι δύο καθηγητές υπογράμμιζαν ότι η θνητότητα στους διασωληνωμένους ασθενείς στην Ελλάδα παρουσιάζει κατά περιόδους αύξηση από 57% έως και 87%, αναλόγως με την πληρότητα στις ΜΕΘ αλλά και με το εάν ο ασθενής βρίσκεται εντός ή εκτός της Μονάδας Εντατικής Θεραπείας. Οι δύο ερευνητές είχαν αναλύσει 6.282 περιπτώσεις ασθενών, εκ των οποίων οι 3.988 πέθαναν (ποσοστό 63,5%). Από τους 3.988 θανάτους οι 1.535 συνδέονται με «παθογένειες» και υπό άλλες συνθήκες θα μπορούσαν ακόμα και να έχουν αποφευχθεί:
– 947 αποδίδονταν από τους καθηγητές στον μεγάλο φόρτο από τους διασωληνωμένους στο ΕΣΥ
– Ο θάνατος ακόμη 133 ασθενών αποδόθηκε στο γεγονός πως διασωληνώθηκαν εκτός ΜΕΘ
– 656 θάνατοι φαίνεται να συνδέονται απλώς και μόνο με το γεγονός πως είχαν την «ατυχία» να νοσηλευτούν σε νοσοκομείο εκτός Αττικής.
Άλλος ένας βασικός παράγοντας της υψηλής θνησιμότητας είναι και ότι η Ελλάδα βρέθηκε να αντιμετωπίζει μια πρωτόγνωρη υγειονομική κρίση βγαίνοντας από μια δεκαετή οικονομική κρίση, η οποία είχε αφήσει τεράστιες πληγές στα νοσοκομεία όσον αφορά τους πόρους, τη στελέχωση και τις υποδομές.
Κατά τη διάρκεια των ετών της κρίσης, περίπου 25.000 άτομα, είτε γιατροί είτε νοσηλευτές, αποχώρησαν από τα δημόσια νοσοκομεία λόγω συνταξιοδότησης, ενώ 18.000 γιατροί εγκατέλειψαν τη χώρα, στην πλειονότητά τους νέοι, αναζητώντας καλύτερες συνθήκες εργασίας.

Ο παθολόγος Γιώργος Αδάμος εργάζεται στον «Ευαγγελισμό», το μεγαλύτερο νοσοκομείο της χώρας. Καθημερινά γίνεται και ο ίδιος αποδέκτης του ερωτήματος σχετικά με το πού οφείλεται ο υψηλός αριθμός νεκρών στη χώρα μας, και αναφέρει: «Αρχικά, είμαστε ένας γερασμένος πληθυσμός, με ό,τι αυτό συνεπάγεται. Επίσης, ακόμη έχουμε μεγάλο ποσοστό ανεμβολίαστων, ειδικά άνω των 60, με τις παράξενες αντιλήψεις τους όπως και την άρνησή τους, που κάνουν πολλούς εξ αυτών να καθυστερούν να πηγαίνουν στα νοσοκομεία.
Ξεχνάμε, επιπλέον, ότι κατά τη διάρκεια της οικονομικής κρίσης ο κόσμος δεν πήγαινε στους γιατρούς του. Αλήθεια, πόσες φορές είχαμε δει τα τελευταία χρόνια αρρώστους που νοσηλεύονταν με αρρύθμιστο σακχαρώδη διαβήτη ή αρρύθμιστη καρδιακή ανεπάρκεια; Η απάντηση είναι πάρα πολλούς.
Όσον αφορά τα πολυανθεκτικά μικρόβια, το μόνο που θα σας θυμίσω είναι ότι ο ίδιος ο υπουργός Υγείας κινδύνεψε να χάσει τη ζωή του πριν χρόνια λόγω λοίμωξης από πολυανθεκτικό μικρόβιο. Να σας δώσω και μια διαφορετική πτυχή του φαινομένου: σε ΜΕΘ στο εξωτερικό, αν τυχόν διασωληνωθεί ένας άρρωστος χωρίς προσδόκιμο, δικαιούται βάσει νόμου ο θεράπων ιατρός να τερματίσει τη θεραπεία, με αποτέλεσμα να καταλήξει άμεσα.
Στη χώρα μας, λόγω ασαφούς νομικού πλαισίου (και κυρίως λόγω αμυντικής ιατρικής), οι άρρωστοι αυτοί υποστηρίζονται πλήρως και βέβαια αποτελούν το ιδανικό πλαίσιο ώστε να αναπτυχθούν πολυανθεκτικά μικρόβια που κολλάνε τους διπλανούς αρρώστους και τους σκοτώνουν μέχρι να καταλήξουν και οι ίδιοι».
Τελικά, φταίνε τα λίγα κρεβάτια ΜΕΘ; Ο ίδιος σημειώνει: «Για αρχή να πούμε ότι τη ΜΕΘ δεν την κάνει το monitor στο κρεβάτι και ο αναπνευστήρας. Είναι οι εντατικολόγοι, οι εξειδικευμένοι νοσηλευτές ΜΕΘ και το υπόλοιπο εξειδικευμένο προσωπικό. Και τέτοιο προσωπικό (ειδικά ιατροί εντατικολόγοι) δεν υπάρχει άφθονο στην Ελλάδα. Αυτό με απλά λόγια σημαίνει ότι δεν μπορούν να φτιαχτούν και άλλες κλίνες ΜΕΘ.
Από την άλλη, είναι σχεδόν βέβαιο ότι αν κάποιος διασωληνωθεί και παραμείνει σε όροφο εκτός ΜΕΘ είναι καταδικασμένος. Είναι σαν να λέμε ότι δεν υπάρχει μελέτη που να δείχνει ότι αν πέσεις από τον γκρεμό θα πεθάνεις.
Επομένως, αντί να ψάχνουμε για δράκους, καλό θα είναι να προστατευτούν όλοι. Μιλήστε με τον γιατρό σας, εμβολιαστείτε, τηρείτε τα μέτρα προστασίας και, φυσικά, να μην παραμελείτε τα χρόνια προβλήματα. Είναι καλύτερα να δυσφορείτε λόγω μιας μάσκας στο πρόσωπο ή εξαιτίας του πυρετού από το εμβόλιο, παρά να έχετε έναν τραχειοσωλήνα στο στόμα», καταλήγει ο κ. Αδάμος.


































